Introduction
Définitions
Les centres de santé (CDS) sont des structures sanitaires de proximité qui dispensent des soins de premier recours ainsi que, le cas échéant, des soins de second recours. Ils assurent également des activités de prévention, de diagnostic et de soins, soit au sein même du centre, soit directement au domicile des patients.
onformément à l’article L.6323-1 du Code de la santé publique[1], ces structures sont ouvertes à tous les usagers et sont tenues de réaliser principalement des prestations remboursables par l’Assurance maladie. Une caractéristique essentielle des CDS réside dans le fait que l’ensemble des professionnels de santé y exerçant sont salariés de la structure, contrairement aux maisons de santé pluriprofessionnelles (MSP) où les professionnels sont libéraux ;
Les centres de santé pluriprofessionnels se différencient par la présence obligatoire d’au moins un médecin généraliste et d’un auxiliaire médical, favorisant une prise en charge coordonnée et globale des patients. Cette configuration permet de mutualiser les compétences et de proposer une offre de soins diversifiée.
Contrairement aux MSP, les CDS s’inscrivent dans un cadre réglementaire plus contraint, notamment en matière de gestion financière et de fonctionnement administratif.
Typologie des centres :
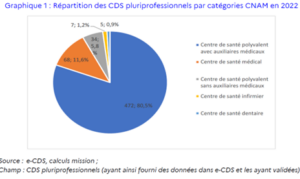
En 2022, la France comptait 586 centres de santé pluriprofessionnels (CDS), marquant une croissance de 65 % par rapport à 2016. Cette dynamique d’expansion témoigne d’une volonté d’élargir l’offre de soins de proximité et de répondre aux besoins croissants des populations, notamment dans les territoires sous-dotés. Les CDS ne représentent qu’une part modeste de l’offre globale de soins de premier recours, à côté des 2 251 MSP.
La répartition des CDS sur le territoire français est hétérogène et révèle des disparités importantes en termes de poids dans l’offre de soins primaires. Certains départements concentrent une forte densité de centres, tandis que d’autres en sont quasiment dépourvus. Les données disponibles montrent que la part des actes de médecine générale réalisés par les CDS varie considérablement entre les départements. Ainsi, en 2022 :
- Paris affiche la proportion la plus élevée avec 31,4 % des actes réalisés par les CDS.
- Le Val-de-Marne suit de près avec 28,7 %, puis la Seine-Saint-Denis avec 19,7 %.
- D’autres départements comme les Hauts-de-Seine (12,8 %), la Charente (8,8 %), le Val-d’Oise (8,3 %) et la Saône-et-Loire (8,0 %) montrent également une présence significative des CDS dans l’offre de soins primaires.
À l’inverse, plusieurs départements présentent une part marginale des actes réalisés par les CDS, inférieure à 1 %, notamment la Côte-d’Or, les Landes, la Manche, la Haute-Savoie, la Somme, la Vienne, la Haute-Vienne, les Charente-Maritime, la Creuse, les Deux-Sèvres, les Vosges, les Ardennes, l’Aisne, la Lozère et le Cantal.
Le rapport de l’IGAS confirme que, bien que la majorité des CDS soient en zones urbaines et souvent dans des quartiers socialement défavorisés, une part significative est située en zone sous-dense en matière d’offre médicale libérale. Ainsi, les centres contribuent fortement à l’accès aux soins primaires dans certains territoires urbains défavorisés ou en manque de professionnels libéraux.
En particulier, de nombreux CDS sont implantés dans des quartiers prioritaires de la politique de la ville (QPV) et dans des territoires ruraux sous-dotés. Cependant, malgré cette volonté d’aménagement du territoire, certains départements restent insuffisamment pourvus en centres de santé, accentuant les écarts entre les territoires.
L’implantation des CDS dans les zones sous-denses répond à des enjeux de santé publique majeurs :
- Améliorer l’accessibilité aux soins primaires.
- Réduire les inégalités territoriales de santé.
- Offrir un cadre d’exercice salarié attractif pour les professionnels de santé.
Toutefois, l’équilibre financier des CDS implantés dans ces territoires reste fragile en raison d’une patientèle souvent plus précaire et d’une densité de population parfois insuffisante pour assurer la rentabilité économique du centre.
Typologie des professionnels de santé (PS) et distinctions :
Les CDS se caractérisent par la diversité des professionnels de santé qui y exercent : des médecins généralistes, des spécialistes, des auxiliaires médicaux (infirmiers, kinésithérapeutes, orthophonistes, podologues, etc.), ainsi que du personnel administratif et médico-social.
En 2022, l’effectif médian des centres de santé pluriprofessionnels s’établissait à 21 salariés par centre. Parmi eux, les médecins généralistes représentent le cœur de l’offre de soins, bien que leur présence soit souvent en temps partiel. En moyenne, un centre emploie 6 médecins, représentant environ 2,6 ETP. De même, les autres professionnels de santé (infirmiers, sage-femmes, kinésithérapeutes, etc.) cumulent environ 11,4 ETP par centre.
Cette configuration, bien qu’elle favorise la diversité des soins proposés, engendre certaines problématiques organisationnelles. Le recours massif aux temps partiels complexifie la gestion des plannings, fragilise la continuité des soins et réduit la productivité globale des centres. Cette organisation morcelée limite également la capacité des CDS à répondre aux fortes demandes de consultations, en particulier dans les zones sous-denses ou socialement défavorisées.
Le fonctionnement en temps partiel est un défi pour les centres de santé. Bien que ce mode d’exercice soit souvent attractif pour les professionnels en quête d’un meilleur équilibre entre vie professionnelle et personnelle, il impose aux gestionnaires des CDS une logistique complexe. La multiplicité des intervenants et la rotation des équipes génèrent des coûts administratifs élevés et compliquent la mise en place de parcours de soins fluides et coordonnés.
En termes de productivité, cette fragmentation des temps de travail se traduit par un nombre d’actes par ETP souvent inférieur à celui observé dans les cabinets libéraux. Par exemple, un médecin généraliste en CDS réalise en moyenne 3 396 actes par an (en ETP), contre 4 614 actes pour un médecin exerçant en libéral. Cette différence impacte directement la rentabilité des centres et limite leur capacité à atteindre l’équilibre financier.
Les visites à domicile constituent un élément de l’offre des CDS. La moitié des centres (52,5 %) assurent des visites médicales à domicile, et près de 37,5 % réalisent des visites infirmières à domicile. Toutefois, la mise en œuvre reste très variable selon les territoires, les types de CDS et les ressources disponibles.
L’organisation actuelle des CDS repose sur un subtil équilibre entre qualité des soins et nécessité d’assurer la viabilité financière des structures. Le recours aux temps partiels, s’il répond aux attentes des professionnels de santé, génère des surcoûts administratifs et limite la productivité globale des centres. Par ailleurs, les actes faiblement valorisés, comme les visites à domicile, participent aux déficits d’exploitation.
Typologie de patients :
Les CDS sont investis dans la prise en charge des populations précaires et défavorisées. En 2022, environ 18 % des patients pris en charge dans les CDS bénéficiaient de la Complémentaire Santé Solidaire (C2S) ou de l’Aide Médicale d’État (AME), contre une moyenne nationale de 10 % dans l’ensemble des structures de soins primaires.
Les patients bénéficiaires de la C2S et de l’AME sont logiquement plus confrontés à des obstacles financiers et administratifs. Les CDS, qui pratiquent le tiers payant et pas de dépassement d’honoraire, représentent une offre attractive pour ces publics.
1. La pérennité financière des centres en question
La situation économique des centres de santé pluriprofessionnels (CDS) soulève d’importantes préoccupations quant à leur viabilité financière.
En 2022, le déficit médian d’exploitation des centres de santé pluriprofessionnels s’élevait à 10 % des dépenses totales. Bien que les données disponibles ne soient pas exhaustives et ne couvrent qu’un échantillon limité de centres, elles permettent de dégager des tendances pour expliquer les difficultés structurelles des CDS.
Les charges d’exploitation des CDS ont connu une hausse significative entre 2016 et 2022, avec une augmentation moyenne de 82 % sur l’ensemble de la période (hors centres gérés par des collectivités territoriales). Cette croissance est particulièrement marquée au niveau des charges de personnel, qui représentent la part la plus importante des dépenses.
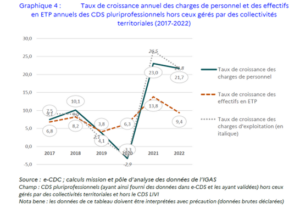
Entre 2016 et 2022, les charges de personnel ont progressé de 78 %, bien plus rapidement que l’évolution des effectifs exprimés en équivalent temps plein (ETP), qui n’a augmenté que de 59 %. Cette distorsion s’explique par 2 facteurs :
- Une augmentation des salaires pour attirer et fidéliser les professionnels de santé dans un contexte de pénurie médicale.
- Le recours accru aux temps partiels, générant des coûts supplémentaires.
Le modèle économique des CDS repose essentiellement sur la rémunération à l’acte. En effet, 80 % des recettes des centres pluriprofessionnels proviennent des honoraires facturés à l’Assurance maladie et aux mutuelles, tandis que les financements forfaitaires et les subventions représentent une part marginale du revenu global. Cette forte dépendance aux honoraires rend les CDS vulnérables aux fluctuations d’activité et limite leur capacité à investir.
L’analyse des résultats d’exploitation révèle d’importantes disparités entre les centres. Le ratio médian du résultat d’exploitation rapporté aux charges s’établissait à -9,8 % en 2022, ce qui signifie que la moitié des centres présentaient un déficit supérieur ou égal à ce seuil. Le quart des centres les plus fragilisés a même enregistré un déficit supérieur à 30,4 % de leurs charges d’exploitation.
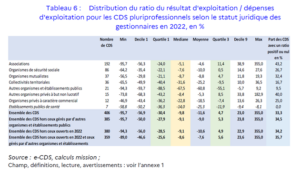
À l’inverse, certains centres parviennent à maintenir un équilibre financier et même à dégager des excédents. Environ 33,3 % des centres de l’échantillon analysé ont présenté un résultat d’exploitation excédentaire, avec un quart d’entre eux atteignant un excédent supérieur ou égal à 4,7 % des charges.
A noter : Les centres de santé gérés par les collectivités territoriales présentent des spécificités structurelles et comptables qui les distinguent des autres CDS pluriprofessionnels. Les récentes mesures introduites par la réforme du 21 mai 2023, imposant la certification des comptes et leur transmission au directeur général de l’ARS ainsi qu’aux organismes de sécurité sociale, ne s’appliquent pas à eux. Cette dérogation crée une opacité dans l’analyse financière de ces centres et limite la possibilité de comparer objectivement leur performance économique à celle des centres gérés par d’autres structures.
La plupart des centres municipaux rencontrés, qu’ils soient exploités en gestion directe ou en régie via un budget annexe, ne disposent pas d’un système de comptabilité analytique adapté. Cette absence ne permet pas d’isoler précisément les coûts liés à l’activité de soins de premier recours des autres missions assurées par ces centres, telles que :
- Les activités de protection maternelle et infantile (PMI),
- Les services de santé scolaire,
- Ou encore des activités de prévention et d’éducation à la santé.
Dans certains cas, les coûts et recettes du centre de santé sont même fusionnés avec ceux des services de la direction de la santé de la collectivité dans son ensemble, notamment lorsque le centre est en gestion directe.
2.Les raisons variées du déséquilibre financier des CDS
Le déficit structurel observé dans de nombreux centres de santé pluriprofessionnels (CDS) s’explique par une combinaison de facteurs organisationnels, économiques et conjoncturels. Si chaque centre est confronté à des défis spécifiques liés à son implantation géographique, son mode de gestion ou son organisation interne, plusieurs éléments communs contribuent aux difficultés financières rencontrées.
Un taux d’emploi des professionnels de santé fragilisé par la rareté des ressources et la concurrence :
L’un des premiers défis auxquels sont confrontés les CDS est la difficulté à recruter et fidéliser des professionnels de santé, notamment des médecins généralistes. Le recours massif aux temps partiels complique la gestion des plannings et limite la capacité d’accueil des patients.
Une productivité médicale inférieure aux standards du secteur libéral :
La productivité des médecins salariés dans les centres de santé est globalement inférieure à celle de leurs homologues exerçant en libéral. Le rapport de l’IGAS souligne que la majorité des centres de santé ne disposent pas de dispositifs de suivi de la productivité individuelle des médecins.
La sous-cotation des actes : une perte de recettes évitable
Un autre facteur majeur de déséquilibre réside dans la sous-cotation fréquente des actes médicaux réalisée dans les CDS. Des erreurs de facturation, omissions ou cotations partielles entraînent une perte directe de recettes. En cause, le manque de formation du personnel administratif sur les règles complexes de cotation des actes médicaux et un faible niveau d’automatisation et de sécurisation de la facturation via des outils numériques.
3.Les leviers d’optimisation des recettes
Les CDS disposent de différents leviers potentiels pour améliorer leurs recettes et tendre vers un meilleur équilibre financier.
Plages horaires étendues : un levier sous-exploité
L’élargissement des plages horaires est souvent présenté comme un levier pour augmenter le nombre de consultations et améliorer la couverture des besoins en soins, notamment en début de matinée, en soirée ou le samedi. Cependant, il existe des freins :
- Difficultés de recrutement : Étendre les horaires nécessite des effectifs médicaux et paramédicaux suffisants, or les CDS peinent déjà à recruter.
- Temps partiels dominants : l’organisation morcelée par le temps partiel complexifie la mise en place de nouveaux créneaux horaires.
- Faible demande sur certaines plages : Dans certaines zones, les créneaux élargis peuvent être sous-utilisés, notamment les soirées et les samedis, limitant ainsi leur rentabilité.
Activités de télémédecine : un potentiel sous-exploité
La télémédecine représente un levier pour diversifier l’offre de soins en proposant du temps médical disponible sur les créneaux sous-utilisés. Sa mise en œuvre reste pourtant inégale.
Suivi des rendez-vous non honorés et non excusés : limiter les pertes de recettes
Selon certaines estimations, jusqu’à 10 % des consultations peuvent être annulées sans préavis, représentant une perte de revenu significative pour les CDS. Une meilleure gestion suppose :
- La mise en place de dispositifs de rappel : Tous les centres ne disposent pas de systèmes automatisés (SMS ou appels) pour confirmer les rendez-vous.
- L’éventualité de sanction financière. A noter : l’article 57 de la LFSS 2025 définitivement adoptée au Sénat le 17 février 2025 introduit l’instauration d’une « taxe lapin »[2] qui va dans ce sens.
Fiabilisation du flux de facturation : sécuriser les recettes :
La facturation est un maillon critique dans la chaîne de financement des CDS, ce d’autant que la pratique de la dispense d’avance de frais est la norme. Les principales causes identifiées sont :
- Erreurs de cotation : Les actes sont parfois mal codés ou sous-cotés par méconnaissance des règles ou par manque de temps.
- Besoin de personnel qualifié : Les équipes administratives ne sont pas toujours suffisamment dimensionnées ou formées aux spécificités de la facturation Sesam Vitale.
Prise en compte de la subvention Teulade : un levier souvent oublié
La subvention Teulade permet une prise en charge partielle par l’Assurance maladie des cotisations patronales dues pour les praticiens ou auxiliaires médicaux à hauteur de 11,5 % de l’assiette des cotisations. De nombreux centres n’en bénéficieraient pas pleinement en raison de :
- Méconnaissance du dispositif par les gestionnaires.
- Complexité administrative pour la demande et le suivi de la subvention.
- Mauvaise identification des praticiens éligibles.
Recours aux rémunérations spécifiques : diversifier les sources de revenus
Les CDS peuvent prétendre à divers dispositifs de rémunération forfaitaire ou à la performance (forfaits pour les patients chroniques, primes à la coordination des soins, etc.), mais ces financements sont sous-utilisés :
- Manque d’information sur les dispositifs disponibles.
- Complexité des démarches administratives pour accéder aux primes.
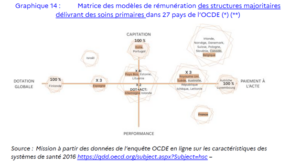
4.S’inspirer des expérimentations en cours en France et des modèles étrangers
Le modèle de financement actuel des centres de santé pluriprofessionnels (CDS), essentiellement fondé sur la rémunération à l’acte, montre ses limites pour proposer un parcours de soins intégré.
Un mix de tarifications à l’étranger : des exemples inspirants
Certains pays européens expérimentent voire ont déployé depuis plusieurs années des systèmes de financement hybrides qui associent rémunération à l’acte, paiements forfaitaires et capitation pour inciter à la délégation de tâche et à la coordination entre professionnels. Ces modèles pourraient assurer une plus grande stabilité des revenus des structures de soins.
- En Allemagne, le système repose sur un modèle combiné intégrant la rémunération à l’acte et la capitation partielle. Les médecins sont payés en fonction du volume d’actes réalisés, mais des plafonds dégressifs sont appliqués pour limiter les incitations à la surproduction d’actes. En parallèle, des forfaits de coordination sont versés pour les patients atteints de maladies chroniques et les suivis complexes.
- Au Danemark, bien que la rémunération à l’acte reste majoritaire, elle est complétée par des forfaits de coordination et de prévention. Les médecins généralistes reçoivent également des primes liées aux indicateurs de qualité (par exemple, le suivi des patients diabétiques ou la vaccination). Le système danois valorise fortement les consultations distancielles (téléconsultations, conseils téléphoniques) et les actions de prévention, intégrées dans les forfaits annuels.
Ces exemples illustrent le développement de la mixité des modalités de financement et de rémunération des professionnel pour coller aux besoins des patients et aux réalités des territoires.
Focus sur les expérimentations françaises :
En France, plusieurs dispositifs expérimentaux ont été mis en place dans le cadre de l’article 51 de la LFSS pour 2018 pour tester des modes de rémunération dérogatoires et d’organisation innovantes.
->PEPS (Paiement en Équipe de Professionnels de Santé)
Le dispositif PEPS prévoit une rémunération de l’équipe de soins primaire essentiellement à la capitation pour toute la patientèle « médecin traitant » ou une partie seulement, soit un modèle substitutif au paiment l’acte, reposant sur le travail en équipe. Certaines activités résiduelles restent rémunérées à l’acte[3].
L’un des principes fondamentaux du PEPS est la répartition des rôles et des responsabilités entre les différents membres de l’équipe soignante, afin d’optimiser le temps médical tout en renforçant la qualité des prises en charge. Ce dispositif repose ainsi sur la délégation de certaines tâches entre médecins traitants et infirmiers, dans le cadre de protocoles de coopération prévus à dessein. L’efficacité du modèle repose ainsi sur une organisation coordonnée où les infirmiers jouent un rôle central, notamment dans la préparation et le suivi des consultations.
Du fait des changements organisationnels à conduire, plusieurs expérimentateurs se sont heurtés à des difficultés de mise en œuvre, conduisant parfois à un constat d’échec et à une perception décevante du modèle économique de PEPS. L’approche traditionnelle de la pratique médicale centrée sur le seul médecin limite le nombre de patients pouvant être pris en charge, rendant le modèle peu rentable.
Parmi les facteurs clé de viabilité du modèle PEPS, le rapport évoque notamment :
- La mise en place des protocoles de coopération clairs entre médecins et infirmiers pour formaliser les tâches déléguées et structurer les parcours de soins.
- La formation des équipes soignantes aux nouveaux modes de travail collaboratifs et aux responsabilités élargies des infirmiers dans le cadre du dispositif.
- La valorisation des actes réalisés par les infirmiers dans le modèle de financement afin de refléter leur rôle central dans la prise en charge.
- La définition et le suivi d’indicateurs de performance de la qualité des soins pour assurer un suivi et des ajustements continus du dispositif.
L’objectif n’est donc pas uniquement de répartir la charge de travail, mais d’optimiser le parcours patient par un recours adéquat aux compétences de chaque professionnel de santé.
-> IPEP (Incitation à la Prise en charge Partagée) :
Contrairement à d’autres modèles fondés sur la capitation ou les forfaits, IPEP repose sur un intéressement financier complémentaire à la rémunération à l’acte habituelle. Cet intéressement est conditionné à l’atteinte d’objectifs de qualité des soins et de maîtrise des dépenses pour une patientèle donnée, introduisant ainsi une notion de responsabilité populationnelle pour les équipes soignantes.
IPEP se distingue par sa souplesse organisationnelle en ajoutant un bonus financier lorsque les centres atteignent des résultats prédéfinis. Ces objectifs peuvent concerner :
- La qualité des soins (suivi des patients chroniques, prévention, dépistages).
- La réduction des hospitalisations évitables.
- La maîtrise des coûts de santé en limitant les actes inutiles ou redondants.
Le montant de l’intéressement varie en fonction de la performance globale de l’équipe et l’affectation des fonds est laissée à la discrétion du collectif. L’équipe expérimentatrice peut choisir de redistribuer ces fonds sous forme de primes individuelles ou de les utiliser pour financer des projets collectifs (amélioration des équipements, embauche d’un assistant médical, etc.). Cette flexibilité peut faciliter l’adhésion des équipes et susciter des dynamiques locales, chaque structure pouvant adapter ses stratégies d’organisation pour atteindre les objectifs.
Les premiers retours sur l’IPEP mettent en lumière plusieurs aspects :
- Une approche bien accueillie par les équipes volontaires : Les professionnels apprécient la possibilité de valoriser le travail collectif sans bouleverser totalement leur mode de rémunération.
- Des résultats encore hétérogènes : Si certains centres ont su adapter leurs pratiques pour atteindre les objectifs fixés et bénéficier de l’intéressement, d’autres peinent à modifier leur organisation interne pour tirer pleinement parti du dispositif.
- Des effets mitigés sur la coopération interprofessionnelle : Bien qu’IPEP vise à encourager la prise en charge coordonnée, les résultats montrent que la collaboration entre médecins et autres professionnels (infirmiers, paramédicaux) reste inégale. Certains centres ont renforcé les pratiques de délégation et de coordination, tandis que d’autres sont restés sur des fonctionnements plus cloisonnés.
Plusieurs limites au déploiement d’’IPEP :
- La complexité des critères d’évaluation : Le calcul du bonus repose sur une combinaison de variables multiples (qualité des soins, maîtrise des coûts, suivi des pathologies chroniques, etc.), ce qui rend le système difficile à comprendre et à piloter pour les gestionnaires.
- L’absence de fléchage précis des fonds : Si la liberté laissée aux équipes est un atout, elle engendre aussi des dérives potentielles, certains centres n’utilisant pas l’intéressement pour améliorer directement la qualité des soins.
- Des retours limités sur les effets économiques : L’impact financier global du dispositif sur la viabilité des centres reste difficile à évaluer en l’absence de données consolidées. Certains centres rapportent une amélioration de leurs marges, tandis que d’autres constatent des coûts de gestion supplémentaires liés à la complexité du système.
->SEC PA (Soutien aux Équipes Coordonnées pour les Patients Âgés) :
L’expérimentation SEC PA cible spécifiquement la prise en charge des personnes âgées en situation de fragilité. Le modèle repose sur un forfait annuel versé aux équipes de soins coordonnées pour chaque patient éligible. Ce forfait est destiné à financer :
- Les consultations de prévention.
- Les bilans de fragilité.
- Les interventions des infirmiers et des assistants médicaux.
L’objectif est de prévenir les hospitalisations évitables, de retarder l’entrée en institution et d’améliorer la qualité de vie des patients âgés.
Résultats et limites :
Le modèle SEC PA a montré une amélioration de la coordination des soins et une meilleure prise en charge des patients âgés. Cependant, les professionnels de santé soulignent la nécessité d’un accompagnement renforcé pour gérer les démarches administratives et optimiser les parcours de soins.
5.Les 20 pistes du rapport
Les recommandations du rapport visent à renforcer la viabilité économique des centres de santé tout en améliorant la qualité et la coordination des soins. Elles incitent à optimiser les ressources existantes, développer des financements alternatifs (forfaits, capitation partielle), renforcer l’ancrage territorial des centres de santé dans les zones sous-denses et prioritaires et soutenir les dynamiques de coopération interprofessionnelle.
Axe 1 : Optimiser la gestion et les recettes des centres de santé
- Actionner l’ensemble des pistes d’optimisation des recettes (subvention Teulade, fiabilisation de la facturation, vérification des télédéclarations « médecin traitant », suivi de la productivité).
- Développer l’offre d’accompagnement et d’expertise financière des centres de santé par les ARS pour aider à la gestion économique et financière des structures.
- Faciliter l’usage de la plateforme e-CDS : enrichir les indicateurs économiques et adapter la plateforme aux besoins des gestionnaires de centres.
- Favoriser l’intégration des centres de santé dans les CPTS (Communautés Professionnelles Territoriales de Santé) dans les mêmes conditions que les autres offreurs de soins de premier recours.
- Subordonner l’attribution d’aides financières par les ARS à l’inscription des centres de santé aux outils conventionnels régionaux (contrats territoriaux de santé).
Axe 2 : Prévenir la désertification médicale et renforcer l’attractivité
- Individualiser la remontée des données des professionnels de santé exerçant dans les centres, pour un meilleur suivi des pratiques et des résultats.
- Réaliser des visites d’accompagnement par les délégués numériques en santé pour sensibiliser les équipes aux outils numériques et améliorer les procédures de facturation.
- Auditer la procédure de déclaration « médecin traitant » et remédier rapidement à ses insuffisances pour garantir une meilleure coordination des soins.
- Informer les autorités sanitaires des départs en retraite des professionnels trois mois avant la date prévue pour anticiper les remplacements et limiter les ruptures de soins.
- Attribuer aux centres des aides démographiques équivalentes à celles des libéraux et automatiser leur versement, notamment lors d’installations en zones sous-denses.
- Mettre en place un double bonus : un bonus de base pour les centres accueillant une forte proportion de patients précaires, et un bonus majoré pour ceux situés en quartiers prioritaires.
- Créer une rémunération spécifique pour sécuriser les locaux des centres et prévenir les atteintes aux personnes et aux biens, en particulier dans les zones sensibles.
Axe 3 : Réformer les modes de financement et encourager la coopération
- Autoriser les professionnels à facturer un dépassement exceptionnel (DE) en cas de rendez-vous non honoré ou annulé sans préavis pour compenser les pertes de recettes.
- Permettre aux professionnels libéraux d’exercer dans les centres de santé en contrepartie d’une redevance pour l’usage des locaux et plateaux techniques.
- Attribuer un bonus dans l’accord national des centres de santé pour valoriser la performance collective, notamment sur la patientèle médecin traitant et les pratiques de coordination.
- Envisager l’introduction d’une part variable dans la rémunération des professionnels salariés (individuelle ou collective) pour inciter à la performance et à l’efficience.
- Mettre en place des conventions de forfait annuel en jours pour les professionnels de santé salariés afin de renforcer la souplesse organisationnelle.
- Revoir la structure de la rémunération forfaitaire spécifique pour mieux valoriser les pratiques pluriprofessionnelles intégrées et encourager la formation continue des équipes.
- Accompagner la création de centres de santé intégrés avec des pratiques coordonnées (binômes médecins/infirmiers) et favoriser les prises en charge collectives.
- Proposer une tarification alternative au paiement à l’acte pour les centres s’engageant dans une prise en charge conjointe médecin généraliste/infirmier, conditionnée à des objectifs de file active et de coordination des soins.
Conclusion
La situation économique et organisationnelle actuelle des centres de santé pluriprofessionnels met en lumière des fragilités structurelles qui compromettent leur équilibre financier et limitent leur capacité d’action. Toutefois, ces constats n’incitent pas la mission à recommander une transformation radicale du modèle économique existant. Il apparaît plutôt que les leviers déjà disponibles sont insuffisamment mobilisés par certains gestionnaires, qui pourraient en exploiter tout le potentiel pour optimiser le fonctionnement et les recettes de leurs centres.
Néanmoins, la mission reconnaît les limites du modèle actuel, principalement fondé sur la rémunération à l’acte, qui ne valorise ni les efforts de coordination des soins ni les actions de prévention. Elle se déclare donc favorable à l’introduction progressive d’un modèle de financement mixte, intégrant potentiellement une composante de capitation. Ce type de rémunération, basé sur la population suivie plutôt que sur le volume d’actes réalisés, pourrait le cas échéant offrir davantage de stabilité financière aux centres et permettrait de mieux soutenir les démarches de soins intégrés et de prévention.
Cette évolution pourrait particulièrement bénéficier aux centres qui s’engagent dans des démarches de partage des tâches entre médecins généralistes et infirmiers, favorisant ainsi la coordination des soins et meilleure allocation des ressources.
Julien Vianey-Liaud
[1] https://www.legifrance.gouv.fr/codes/article_lc/LEGIARTI000036494896
[2] https://www.senat.fr/petite-loi-ameli/2024-2025/341.html
[3] Lorsqu’il subsiste un montant restant à leur charge, les équipes PEPS doivent continuer à facturer dans le droit commun dans trois situations : la première consultation de déclaration du médecin traitant, les consultations pour AT/MP, et les consultations en EHPAD, exécutés auprès des patients MT PEPS ; Les soins délivrés par les autres professionnels (autres spécialistes, sage-femmes, kiné, etc.) aux patients MT PEPS restent facturés à l’acte, hors forfait ; Les soins délivrés à des patients n’ayant pas choisi leur médecin traitant dans le centre de santé sont également facturés à l’acte.